摘要
目的:探讨腹腔引流液在胃癌患者术后并发腹腔感染的早期预警及评估预后的临床价值。方法:选择2017年1月—2020年12月在天津市肿瘤医院接受胃癌手术的胃癌患者130例。根据其腹腔感染情况分为两组:感染组(77例)与对照组(53例)。记录并比较两组患者的临床资料,采用二元Logistic回归分析寻找预测腹腔感染的高危因素,绘制受试者工作特征(ROC)曲线评估术后腹腔引流液中实验室检查常规、生化指标对腹腔感染的预测价值,计算ROC曲线下面积(AUC)并进行比较。采用COX回归分析及K-M分析比较不同指标对于腹腔感染患者转归及预后的预测价值。结果:两组的年龄、急性生理与慢性健康评分II(APACHE Ⅱ评分)、序贯器官衰竭评分(SOFA评分)、腹腔引流液白细胞、腹腔引流液多形核细胞比例,腹腔引流液葡萄糖、血糖/腹腔引流液葡萄糖比值、血降钙素原(PCT)、重症监护科(ICU)停留时间比较均有统计学差异;APACHE Ⅱ评分,T2分期、T4a分期、N1~N3、血糖是术后发生腹腔感染的独立危险因素;血糖/腹腔引流液葡萄糖比值的AUC面积最大,且截断值为1.6439,当血糖/腹腔引流液葡萄糖比值>1.6439时,腹腔感染可能性明显增大。腹腔引流液多形核细胞百分比升高及ICU期间使用抗生素是影响患者ICU转归及入住ICU时间的危险因素,腹腔感染患者的ICU入住时间长于对照组患者,且血糖/腹腔引流液葡萄糖比值<1.6439患者的入住ICU时间略短于比值≥1.6439的患者。结论:腹腔引流液“血糖/腹腔引流液葡萄糖比值”可作为早期预测腹腔感染的关键指标,且比值≥1.6439的患者腹腔感染的几率大大增加。
Abstract
Objective To explore clinical value of abdominal drainage fluid in early warning and prognosis evaluation of postoperative abdominal infection in gastric cancer patients. Methods A total of 130 gastric cancer patients who were admitted to ourhospital and underwent gastric cancer surgery between January 2017 and December 2020 were selected as study subjects. Record all clinical data of enrolled patients (patients with abdominal infections (77 cases) and non-abdominal infections (53 cases). Binary Logistics regression analysis was used to identify high-risk factors for predicting abdominal infection. Receiver operating characteristic (ROC) curves to evaluate predictive value of laboratory routine and biochemical indicators in postoperative abdominal drainage fluid for abdominal infection. Area under ROC curve (AUC) was calculated and compared. Cox regression analysis and K-M analysis were used to compare predictive value of different indicators for outcome and prognosis of patients with abdominal infections. Results There were statistically significant differences in APACHE Ⅱ score, SOFA score, peritoneal fluid leukocyte count, peritoneal fluid glucose, blood leukocyte count, blood glucose/peritoneal fluid glucose ratio, blood PCT, and ICU stay time between two groups; APACHE Ⅱ score, T2 stage, T4a stage, N1-N3, and blood glucose were independent risk factors for postoperative abdominal infection; AUC area of blood glucose/abdominal fluid glucose ratio was largest, and cut-off value was 1.6439. When blood glucose/abdominal fluid glucose ratio is greater than 1.6439, possibility of abdominal infection is significantly increased. Percentage of polymorphonuclear cells in abdominal drainage increasing and utilized of antibiotics during ICU were risk factors that affect ICU outcome and ICU stay time. Patients with abdominal infections have longer ICU stays than control group, and patients with blood glucose/abdominal drainage glucose ratio<1.6439 have slightly shorter ICU stay time than that with ratio≥1.6439. Conclusion "blood glucose/abdominal drainage glucose ratio" can be used as a key indicator for early prediction of abdominal infection, and patients with a ratio≥1.6439 have a significantly increased risk of abdominal infection.
Keywords
腹腔感染是指发生在腹膜腔内的感染,其临床发生率较高,临床很多患者病情复杂,存在治疗难度大、预后不佳等问题,是临床外科的常见疾病[1]。由于我国近年来消化道肿瘤手术患者越来越多,部分患者合并基础疾病等原因,致使腹腔感染的围术期处理更困难[2]。对于上消化道如胃癌等手术患者,术后发生腹腔感染的风险很高,可分为单纯性感染和复杂性感染,后者指感染源极易突破空腔脏器进入腹腔,致使腹腔脓肿等,经外科处理后仍有病原菌残留,对患者预后产生严重影响[3]。
腹腔感染是重症监护科(ICU)常见的急危重症,严重的腹腔感染常合并脓毒症、脓毒性休克,最终可导致多器官功能障碍综合征[4]。研究显示,腹腔感染是非创伤性死亡的主要原因之一,早期发现、充分控制感染源和适当的抗菌治疗能有效治疗腹腔感染[5]。
既往临床上多通过观察腹腔引流管中引流液的形态变化和患者临床症状来综合判断是否发生吻合口瘘[6],但此法会延长置管时间,增加感染风险,难以及早进行干预。目前认为,血白细胞、降钙素原是具有广泛生物学活性的多效性蛋白质,既往已有关于血清白细胞和降钙素原预测腹腔感染的研究报道[7],但较少有引流液中的相关实验室常规、生化检查及指标水平对于术后并发腹腔感染早期预测以及预后评价的相关研究。本研究通过分析胃癌术后腹腔引流液的相关指标变化,探讨其对术后腹腔感染的早期预测以及远期预后评价的临床价值。
1 资料与方法
1.1 一般资料
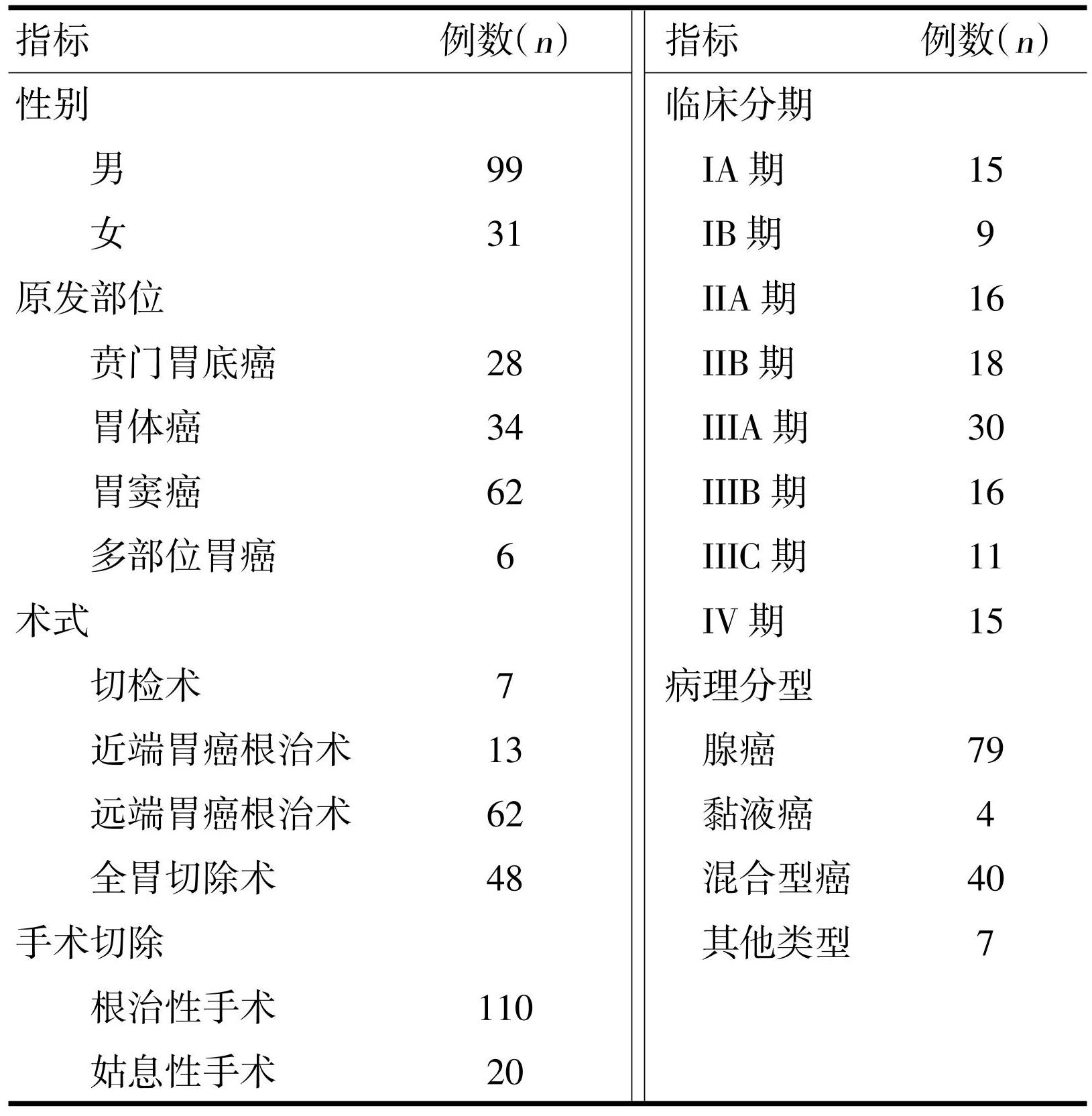
选择2017年1月—2020年12月在天津市肿瘤医院接受胃癌手术的胃癌患者130例。纳入标准:1)根据《中华医学会胃癌临床诊疗指南(2021版)》[8]诊断标准,通过术前规范化检查和影像学检查以及局部病理证实为胃癌;2)具备手术适应证并接受胃癌根治术或姑息性手术;3)术后病理证实为胃癌诊断,且手术前均无感染发生。排除标准:1)肝肾功能严重不全者;2)合并有其他原发性恶性肿瘤者;3)术后有严重肺部感染、切口感染和泌尿系统等感染者;4)合并其他严重并发症的患者。本组130例患者中,男99例、女31例,年龄(67.82±9.42)岁,详细指标参数见表1。
表1130例胃癌患者的临床资料
1.2 研究方法
记录全部入组患者的所有临床资料。患者符合下述中的一条即可诊断为腹腔感染:1)腹腔引流液为浑浊脓性液体,且经细菌学培养为阳性;2)腹部经B超或者CT检查后明确存在有脓性渗出、脓肿类感染病变;3)患者在手术后体温>38℃,白细胞计数>10×109/L,出现腹胀、腹痛且伴有明显腹膜炎体征[9]。按照是否腹腔感染的诊断标准,将所有患者分为感染组(77例)与对照组(53例),比较两组患者各项临床指标,包括感染指标、ICU入院时间等。
1.3 统计学方法
采用SPSS 19.0处理数据。正态分布的计量资料以表示,组间比较采用独立样本t检验,非正态分布的计量资料以M(P25,P75)表示,组间比较采用Mann-Whitney U检验。采用多因素Logistic回归分析寻找预测腹腔感染的高危因素,绘制受试者工作特征(ROC)曲线评估术后腹腔引流液中实验室检查常规、生化指标对腹腔感染的预测价值,计算ROC曲线下面积(AUC)并进行比较。COX回归分析及K-M分析比较不同指标对于腹腔感染患者转归及预后的预测价值。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者的资料对比
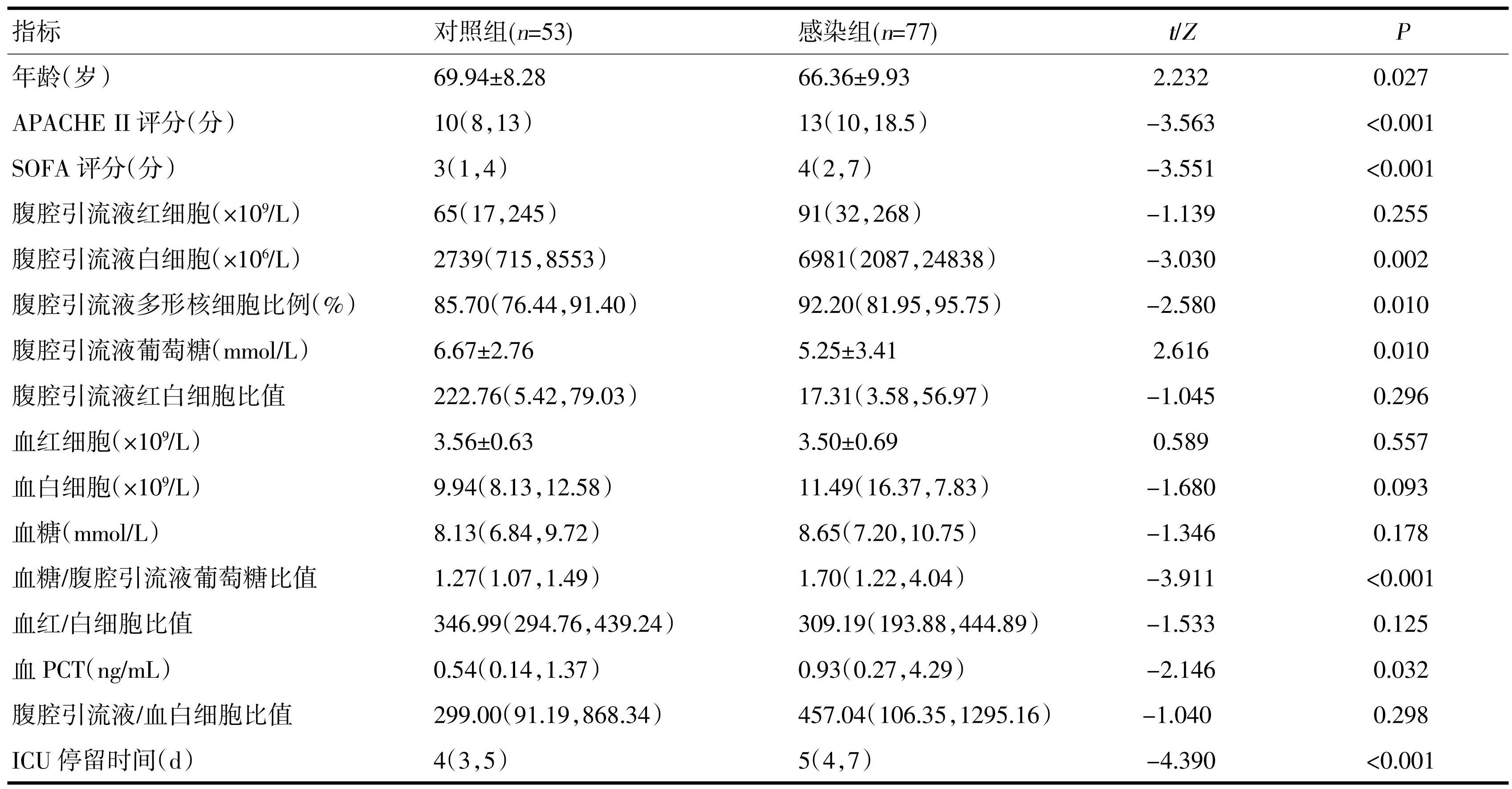
两组患者的年龄、APACHE Ⅱ评分、SOFA评分、腹腔引流液白细胞、腹腔引流液多形核细胞比例,腹腔引流液葡萄糖、血糖/腹腔引流液葡萄糖比值、血降钙素原(PCT)、ICU停留时间差异有统计学意义,见表2。
表2两组患者的临床资料及实验室检查指标比较
2.2 多因素Logistic回归分析胃癌术后腹腔感染的影响因素
将有无腹腔感染作为因变量(是=1,否=0),将年龄、性别(男=1,女=0)、APACHE Ⅱ评分、SOFA评分、原发部位(贲门胃底癌=1,胃体癌=2,胃窦癌=3)、术式(切检术=1,近端胃切除术=1,远端胃切除术=2)、T分期(T1=1,T2=2,T3=3,T4a=4),N分期(N0=0,N1=1,N2=2,N3a=3,N3b=4)、M分期(M0=0)、临床分期(IA期=1,IB期=2,IIA期=3,IIB期=4,IIIA期=5,IIIB期=6,IIIC期=7)、病理类型(腺癌=0,黏液癌=1,混合性癌=2,其他=3)、腹腔引流液红细胞、腹腔引流液白细胞、腹腔引流液多形核细胞比例、腹腔引流液葡萄糖、腹腔引流液红白细胞比值、血红细胞、血白细胞、血糖、血糖/腹腔引流液葡萄糖比值、血红/白细胞比值、血PCT、腹腔引流液/血白细胞比值作为自变量,进行多因素非条件Logistic逐步回归分析。结果显示,APACHE Ⅱ评分高、T2分期、T4a分期、N1~N3、血糖高水平是术后发生腹腔感染的独立危险因素(表3)。
2.3 多因素预测胃癌术后腹腔感染的能力评估及临界值
将所有的参数进行ROC曲线绘制(图1),按照是否腹腔感染作为临床结局,将曲线下面积>0.5的参数展示如下:血糖/腹腔引流液葡萄糖比值的AUC面积最大(表4),且根据约登指数,计算其截断值为1.6439,当血糖/腹腔引流液葡萄糖比值>1.6439时,腹腔感染的可能性明显增大。
2.4 临床多项指标对于腹腔感染患者预后的预测价值评估
将ICU停留时间作为因变量,以转归为状态变量(好转=0,死亡=1)。将年龄、性别(男=1,女=0)、APACHE Ⅱ评分、SOFA评分、原发部位(贲门胃底癌=1,胃体癌=2,胃窦癌=3)、术式(切检术=1,近端胃切除术=1,远端胃切除术=2)、T分期(T1=1,T2=2,T3=3,T4a=4),N分期(N0=0,N1=1,N2=2,N3a=3,N3b=4)、M分期(M0=0)、临床分期(IA期=1,I B期=2,IIA期=3,IIB期=4,IIIA期=5,IIIB期=6,IIIC期=7)、病理类型(腺癌=0,黏液癌=1,混合性癌=2,其他=3)、腹腔引流液红细胞、腹腔引流液白细胞、腹腔引流液多形核细胞比例、腹腔引流液葡萄糖、腹腔引流液红白细胞比值、血红细胞、血白细胞、血糖、血糖/腹腔引流液葡萄糖比值、血红/白细胞比值、血PCT、腹腔引流液/血白细胞比值,是否使用抗生素(否=0,是=1),有无腹腔感染(否=0,是=1)作为自变量,进行COX逐步回归分析。结果显示,腹腔引流液多形核细胞百分比高及ICU期间使用抗生素是影响患者ICU转归及入住ICU时间的危险因素(表5)。进一步采用K-M曲线分析发现:腹腔感染患者的ICU入住时间长于对照组患者(图2),且血糖/腹腔引流液葡萄糖比值<1.6439患者的入住ICU时间短于比值≥1.6439的患者(图3)。分析是否应用抗生素的结局,发现未使用抗生素患者的ICU入住时间明显减少(图4)。
表3多因素Logistic回归分析患者术后腹腔感染的影响因素
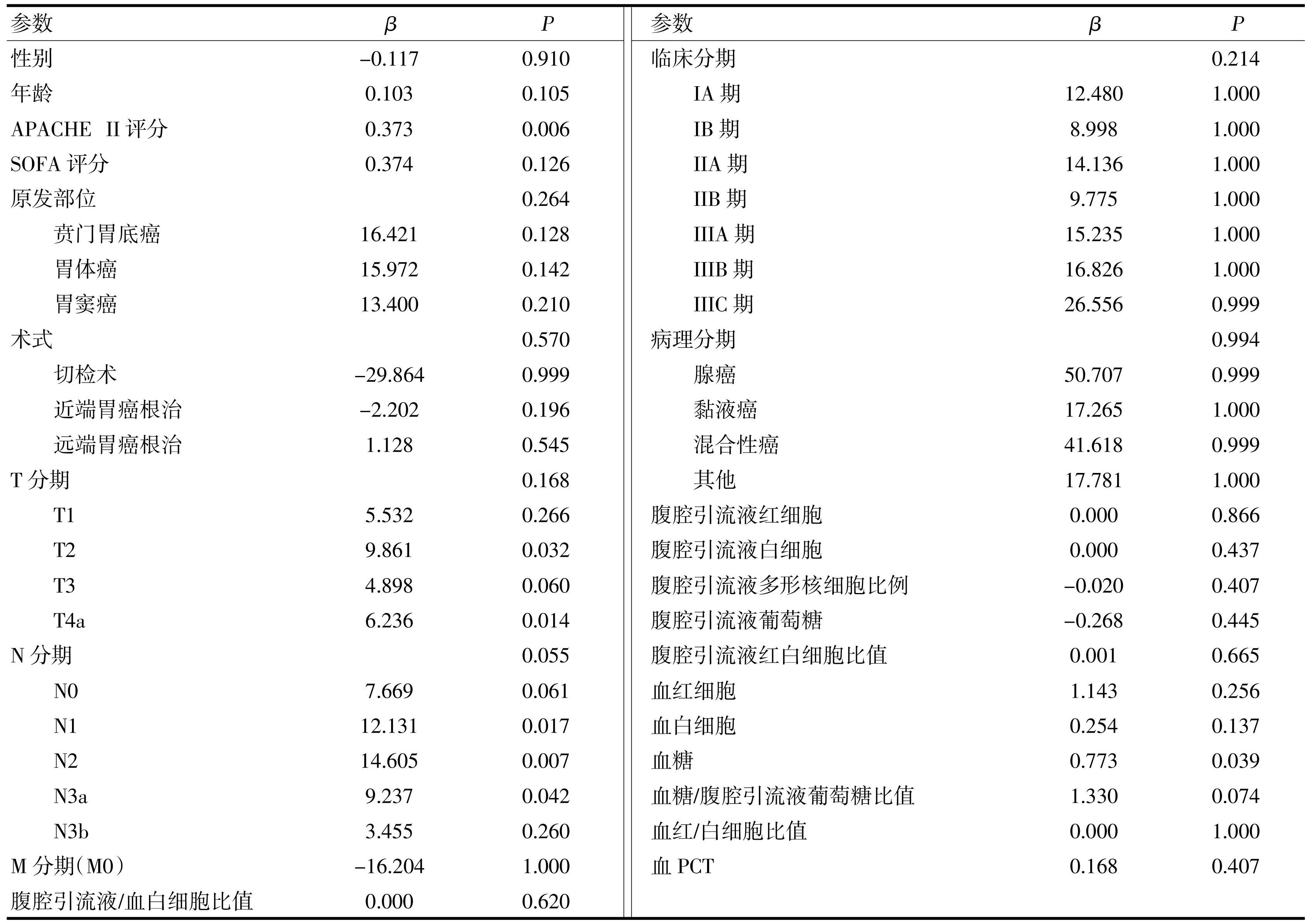
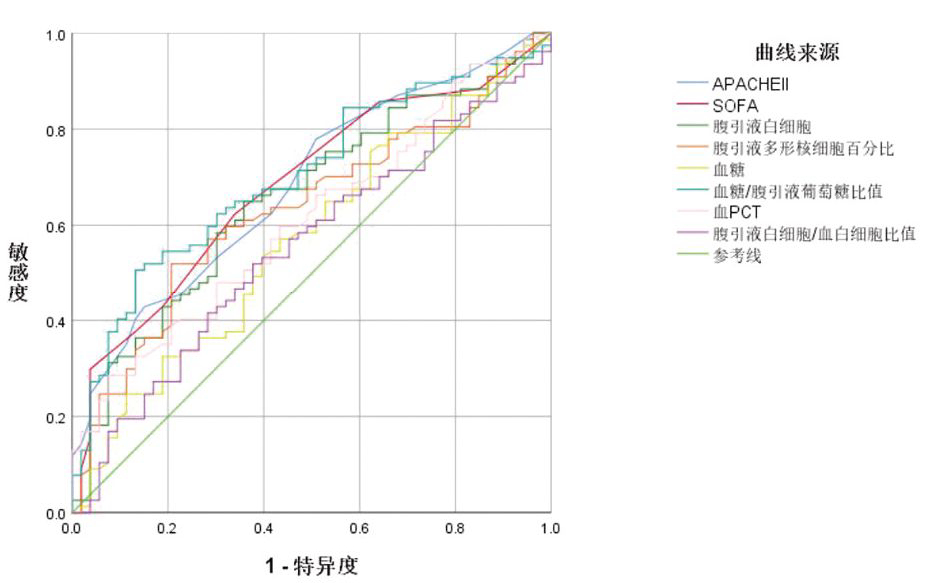
图1多因素评估腹腔感染的ROC曲线
表4多因素指标的曲线下面积比较

3 讨论
脓毒症是指机体对病原体感染诱发的宿主反应失调,进而导致严重器官功能障碍的临床综合征,其病死率较高,据一项针对国内44所医院的ICU报道显示,ICU脓毒症发生率为20.6%,极大危害国人身体健康[10]。腹腔感染是脓毒症的常见因素,腹腔感染相关性脓毒症占脓毒症总病例数的26.57%,仅次于肺部感染,其通常由胃肠道或腹腔脏器破裂导致局部或弥漫性腹腔感染引起,患者多表现为腹痛、腹胀、呕吐等症状,早期临床症状与普通腹腔感染极为类似,存在一定漏诊风险,若患者能及时诊治,可能存在脓毒症休克或死亡风险,因此早期诊断与预防,对于改善患者预后具有积极意义[11-13]。
表5腹腔感染的多因素综合分析入组患者的预后及ICU入住时间
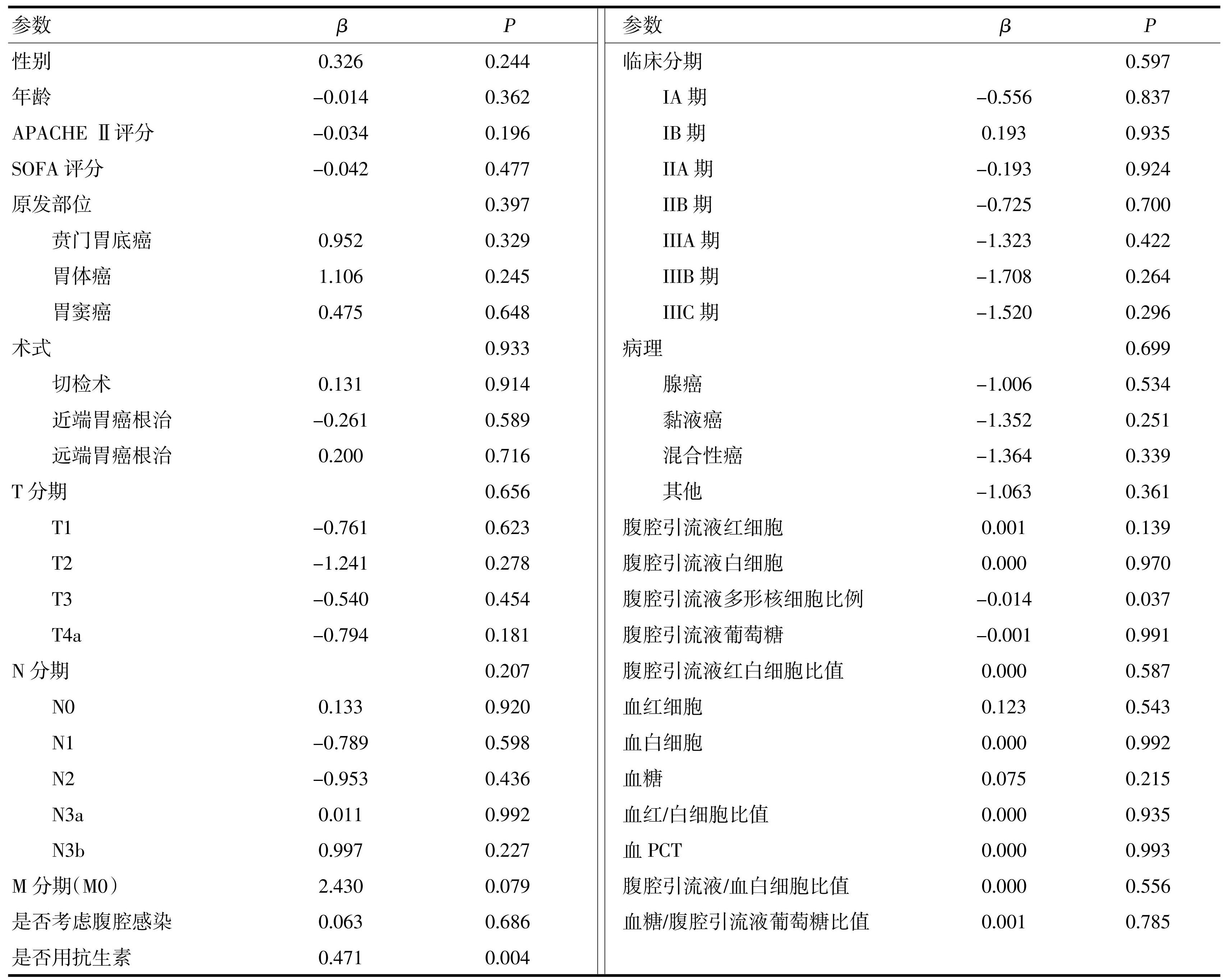
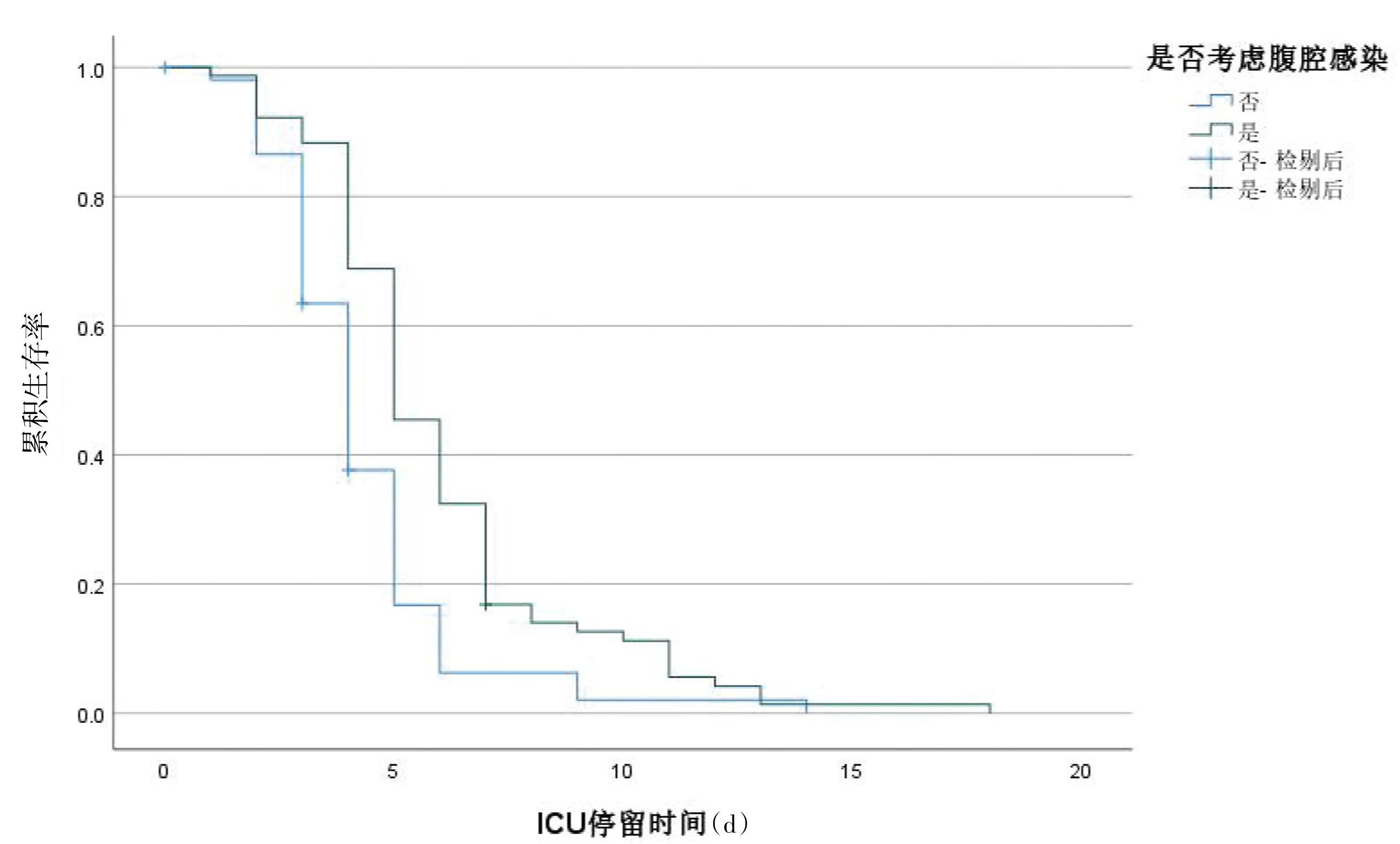
图2术后患者并发腹腔感染与否的K-M分析
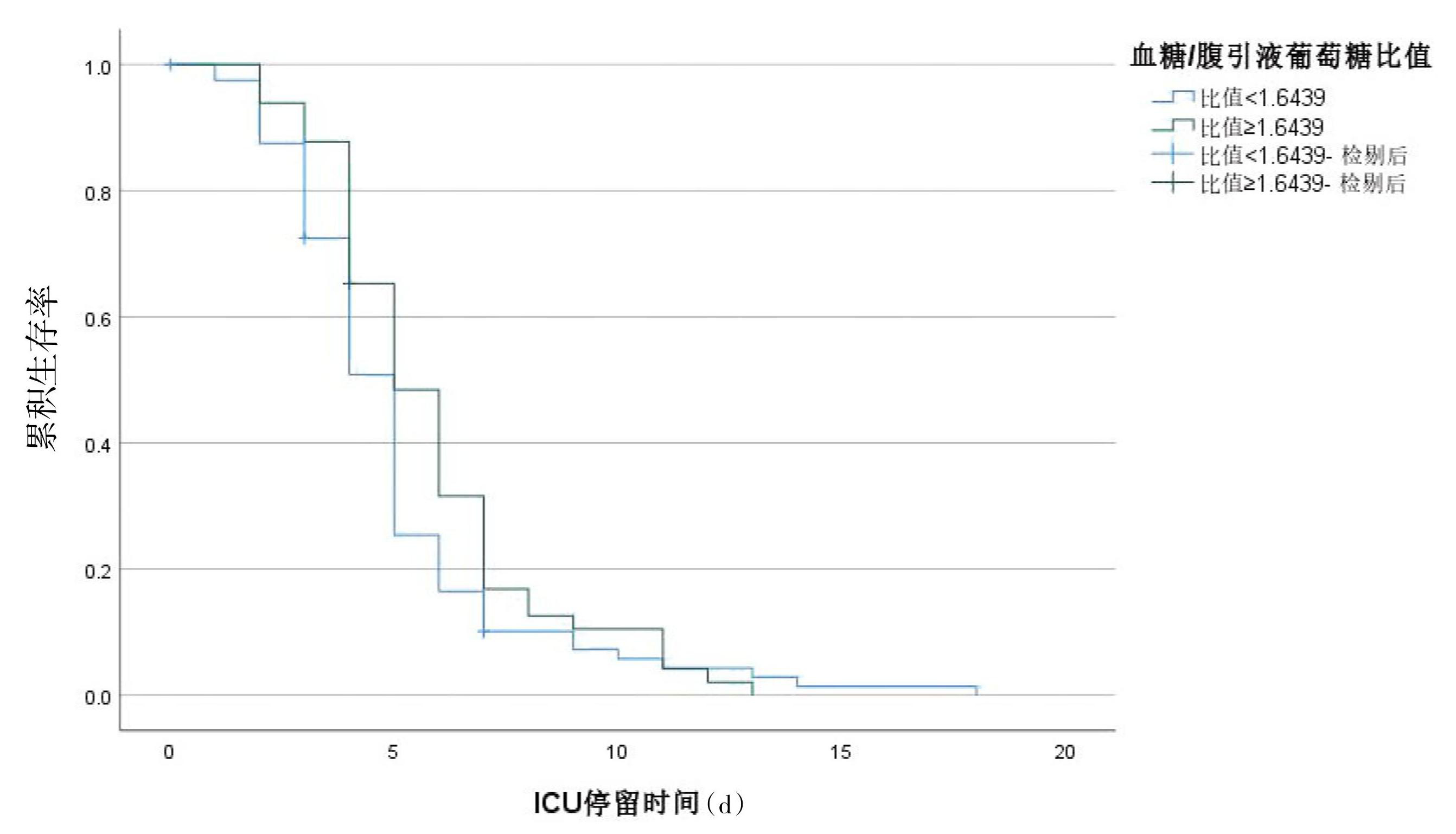
图3腹腔感染患者血糖/腹腔引流液葡萄糖比值大小的K-M分析
图4术后患者应用抗生素与否的K-M分析
有研究表明,腹腔感染是ICU败血症的第二大常见病因,具有高发病率、高病死率的特点,导致腹腔感染的病因较多且复杂,包括腹部各类脏器手术、空腔脏器破裂、消化道穿孔、重症胰腺炎、切口感染、肠瘘等[14-15]。
针对上述腹腔感染的严重性以及目前腹腔感染早期诊断较为困难等现状,因此,根据现有的临床实验室检查探索有价值的早期预警指标、评价该指标的临床诊断效价,同时分析其评估预后以及ICU入住时间的预测能力具有重要意义。本研究发现,感染组的APACHE Ⅱ评分、SOFA评分、腹腔引流液白细胞、腹腔引流液多形核细胞比例、血PCT升高,腹腔引流液葡萄糖降低,血糖/腹腔引流液葡萄糖比值升高,且ICU停留时间较长;同时,本研究通过Logistic回归分析发现,APACHE Ⅱ评分、T2分期、T4a分期、N1~N3是术后早期可能发生腹腔感染的独立危险因素,因为肿瘤的术前临床分期及分级可能决定了患者接受手术的切除程度、淋巴结清扫范围,进而影响了手术时间以及术后发生腹腔感染的可能性。有研究通过多因素Logistic回归分析表明,合并糖尿病、术前肠梗阻、切口长度≥15 cm、手术时间≥2.5 h、引流管留置时间≥10 d 及住院时间≥30 d 是结直肠癌术后腹腔感染的独立高危因素(P<0.05)[16]。本研究结果与其基本一致,同样说明了术前状态以及手术创伤对后续腹腔感染具有很大的影响。
腹腔感染的患者往往伴随炎性腹腔积液;由于有病原微生物的繁殖及感染行为,导致在腹腔引流液生化检查中,葡萄糖往往会明显降低,但该指标也同样与同时期血糖水平保持相关性,因此不能单独评价腹腔引流液葡萄糖的水平,需要将血糖与腹腔引流液葡萄糖结合比较。本研究通过ROC曲线分析,按照是否腹腔感染作为临床结局,寻找到“血糖/腹腔引流液葡萄糖比值”可作为预测腹腔感染的最佳临床指标。利用COX生存分析中发现,腹腔引流液多形核细胞百分比高、ICU入住期间使用抗生素是影响患者ICU转归及入住ICU时间的危险因素,通过K-M曲线发现,腹腔感染患者的ICU入住时间长于对照组患者,且血糖/腹腔引流液葡萄糖比值<1.6439患者的入住ICU时间略短于比值≥1.6439的患者,提示比值>1.6439的患者腹腔感染率大大增加,也说明其腹腔感染的严重程度较小,炎症反应水平较低,对ICU的入住时间影响较小。
近年来,伴随宏基因组技术的开展,越来越多的研究对腹腔感染的腹腔引流液进行宏基因组测序来提升早期腹腔感染的诊断能力。研究发现,mNGS的样本到结果的中位周转时间比基于培养的方法显著缩短(<24 h vs.59.5~111 h),而且mNGS的检测范围比传统方法更广泛[15]。此外,mNGS建立的微生物谱的组成在上消化道与下消化道手术之间有所不同,增强了临床医师对术后腹腔感染发病机制的理解,这也是今后的研究方向。
综上所述,腹腔引流液“血糖/腹腔引流液葡萄糖比值”可作为早期预测腹腔感染的关键指标,且比值≥1.6439的患者腹腔感染的几率大大增加。









